¿Qué es el Paclitaxel?
Paclitaxel es un medicamento utilizado en el tratamiento del cáncer. Pertenece a una clase de fármacos conocidos como taxanos, que actúan impidiendo el crecimiento de las células cancerosas. Se administra por vía intravenosa y puede ser utilizado en diferentes tipos de cáncer, como el de mama, ovario, pulmón etc.
Tipos de cáncer en los que se utiliza
- Cáncer de mama: es uno de los cánceres más comunes en mujeres. El paclitaxel se utiliza especialmente en casos de cáncer de mama metastásico o recurrente.
- Cáncer de ovario: este tipo de cáncer afecta los ovarios y es más común en mujeres mayores de 50 años. El paclitaxel se usa a menudo en combinación con otros medicamentos para tratar el cáncer de ovario avanzado.
- Cáncer de páncreas: se trata de uno de los tumores más agresivos del tubo digestivo. El paclitaxel unido a albúmina, conocido como nab-paclitaxel, se utiliza en combinación con gemcitabina para tratar el cáncer de páncreas metastásico. Esta combinación ha demostrado ser más efectiva que la gemcitabina sola en varios estudios clínicos.
- Cáncer de estómago: el paclitaxel se usa a menudo en combinación con otros medicamentos de quimioterapia como el cisplatino, el carboplatino y la capecitabina. Estas combinaciones pueden ser más efectivas que los tratamientos con un solo medicamento.
- Cáncer de pulmón de células no pequeñas: es el tipo más común de cáncer de pulmón, representando alrededor del 85% de los casos. El paclitaxel se emplea en el tratamiento de este cáncer, especialmente en etapas avanzadas.
- Sarcoma de Kaposi: es un tipo de cáncer que afecta el tejido conectivo y es más frecuente en personas con sistemas inmunitarios debilitados, como los pacientes con VIH/SIDA. El paclitaxel se utiliza para tratar formas avanzadas de este sarcoma.
- Cáncer de cuello uterino: afecta el cuello del útero y es más común en mujeres de mediana edad. El paclitaxel puede ser parte del tratamiento para casos avanzados o recurrentes.
- Cáncer de endometrio: este cáncer afecta el revestimiento del útero y es más común en mujeres postmenopáusicas. El paclitaxel se usa en combinación con otros medicamentos para tratar casos avanzados.
- Cáncer de vejiga: afecta la vejiga urinaria y es más común en hombres mayores. El paclitaxel puede ser utilizado en casos avanzados o metastásicos.
- Cáncer de cabeza y cuello: incluye varios tipos de cáncer que afectan la boca, la garganta y otras áreas de la cabeza y el cuello. El paclitaxel se usa en combinación con otros tratamientos para casos avanzados.
- Leucemia: es un cáncer de la sangre y la médula ósea. Aunque menos común, el paclitaxel puede ser parte del tratamiento para ciertos tipos de leucemia.
- Otras indicaciones: algunos tumores que no responden a las líneas convencionales en primera y segunda línea pueden ser tratados con esquemas que incluyen paclitaxel.
Administración del Paclitaxel: ¿Cómo se utiliza en la quimioterapia?
Generalmente, el paclitaxel se administra de forma intravenosa en el Hospital de Día, aunque también puede utilizarse de forma intraperitoneal en procedimientos de HIPEC (quimioterapia intraperitoneal hipertérmica), PIPAC (quimioterapia intraperitoneal en aerosol presurizada) y NIPEC (quimioterapia intraperitoneal normotérmica a través de un reservorio subcutáneo). Dependiendo del esquema de tratamiento o el estado general del paciente, puede ser conveniente que ingrese unos días en el hospital para recibir el tratamiento.
Requerimientos previos a la administración
Antes de comenzar el tratamiento, es necesario realizar un análisis de sangre (el mismo día o uno o dos días antes). Si los resultados del análisis de sangre son normales, el Servicio de Farmacia del hospital preparará la medicación de forma individualizada, ajustando las dosis a peso y talla del paciente.
Vía de administración
- Intravenosa: la enfermera coloca un tubo fino (cánula) en una de las venas de la mano o del brazo. Algunas personas reciben su tratamiento a través de un fino tubo de plástico que se inserta bajo la piel en una vena cerca de la clavícula (vía central) o que pasa a través de la vena de su brazo.
- Intra-abdominal:
- HIPEC: Al final de la cirugía de citorreducción se realiza un baño de quimioterapia caliente para eliminar la enfermedad microscópica.
- PIPAC: la quimoterapia se convierte en un aerosol para mejorar la distribución y penetración en los nódulos tumorales.
- NIPEC: a través de un reservorio subcutáneo en el abdomen, el paciente recibe múltiples ciclos de quimioterapia intra-abdominal líquida a temperatura ambiente
Orden de administración
Antes de comenzar con la administración de la quimioterapia, el paciente recibirá antieméticos para prevenir las náuseas y vómitos a través de la cánula, que generalmente está conectada a un goteo (infusión) para introducir el fármaco al interior de la vena. En ocasiones, los fármacos antieméticos se toman por vía oral como comprimidos o cápsulas.
Duración del tratamiento en función del tipo de cáncer
Algunos fármacos se administran de forma continuada mientras que otros requieren de un tiempo de descanso para permitir que el organismo se recupere de los efectos adversos. Los días de administración de los fármacos y los días de descanso entre medias reciben el nombre de “ciclo de tratamiento”.
- Cáncer de ovario:
- Se administra una dosis de paclitaxel seguida de otro medicamento llamado cisplatino, cada 3 semanas.
- En recaídas se administra paclitaxel cada 3 semanas.
- Algunas pacientes pueden recibir paclitaxel intraperitoneal en forma de HIPEC o PIPAC.
- Cáncer de páncreas:
- Se puede administrar paclitaxel en combinación con gemcitabina.
- En casos avanzados de cáncer con metástasis peritoneales, se puede considerar la adición de quimioterapia intraperitoneal (PIPAC o NIPEC).
- Cáncer de estómago:
- Se puede administrar paclitaxel en combinación con otros fármacos.
- En casos avanzados de cáncer con metástasis peritoneales, se puede considerar la adición de quimioterapia intraperitoneal (PIPAC o NIPEC).
- Cáncer de mama:
- Después de cirugía: paclitaxel se administra cada 3 semanas durante 4 ciclos.
- Primera vez: se puede combinar con otros medicamentos como doxorubicina o trastuzumab, cada 3 semanas.
- En recaída, paclitaxel se administra cada 3 semanas.
- Cáncer de pulmón:
- Paclitaxel se administra seguido de cisplatino, cada 3 semanas.
- Sarcoma de Kaposi:
- Paclitaxel se administra cada 2 semanas.
Efectos secundarios
La administración de paclitaxel puede dar lugar a varios efectos secundarios. Sin embargo, la reacción que cada persona tiene al tratamiento es única. Hay pacientes que experimentan pocos efectos adversos, mientras que hay otros que tienen más. Estos son algunos de los más frecuentes:
- Riesgo de infecciones: paclitaxel puede conducir a la disminución del número de células blancas, haciendo al paciente más propenso a las infecciones. Este efecto puede comenzar algunos días después de recibir el tratamiento y normalmente alcanza su punto más bajo en los días o semanas posteriores al tratamiento. Por lo general, el recuento sanguíneo volverá a la normalidad antes del siguiente ciclo. Si el número de células sanguíneas llega a ser muy bajo, sería un efecto adverso serio. El paciente debe acudir al hospital directamente si:
- Su temperatura sube por encima de los 38ºC.
- Tiene sangrado o moratones sin razón aparente.
- Repentinamente se siente mal (incluso con una temperatura normal).
- Anemia: paclitaxel puede reducir el número de glóbulos rojos en la sangre. La disminución de glóbulos rojos puede causar fatiga, debilidad y dificultad para respirar. En casos severos, puede ser necesaria una transfusión de sangre.
- Náuseas: esto puede ocurrir en los primeros días después de la quimioterapia. Hoy en día existen fármacos antieméticos muy eficaces para su prevención y reducción.
- Caída del pelo: puede comenzar unos días o semanas tras el primer ciclo de tratamiento. También puede notar que el pelo se vuelve más fino y pérdida de las pestañas, cejas y el pelo de otras partes del cuerpo. Es temporal y el pelo comenzará a crecer de nuevo una vez finalice el tratamiento.
- Neuropatía periférica: puede causar entumecimiento u hormigueo en manos y pies, que puede empeorar con dosis adicionales del medicamento. En algunos casos, estos síntomas pueden persistir incluso después de finalizar el tratamiento.
- Dolores musculares y articulares: algunas personas pueden experimentar dolor en músculos y articulaciones, así como dolores de cabeza. El médico puede recomendar medicamentos y otras estrategias para aliviar el dolor.
- Cambios en la piel: la quimioterapia puede afectar a la piel. Paclitaxel puede producir una erupción cutánea, que puede causar picazón.
- Cambios en las uñas: si ocurre, es leve. El color de la uña puede cambiar, volviéndose más oscuras o descoloridas. También pueden volverse frágiles y romperse con facilidad. Unos meses después de finalizar el tratamiento, las uñas recuperan su crecimiento normal.
- Diarrea: a pesar de ser incómoda, la diarrea leve no suele provocar problemas graves. Sin embargo, la diarrea severa debe ser informada al médico.
- Problemas cardíacos: en raras ocasiones, el paclitaxel puede causar problemas cardíacos, como presión arterial baja o alta y baja frecuencia cardíaca. El equipo médico monitoreará tu presión arterial y frecuencia cardíaca durante la infusión.
- Toxicidad hepática: puede afectar el hígado, por lo que se recomienda realizar pruebas de función hepática regularmente durante el tratamiento.
- Problemas reproductivos: el paclitaxel puede afectar la fertilidad, por lo que es importante discutir opciones de preservación de la fertilidad con el médico antes de comenzar el tratamiento.
Manejo y reducción de los efectos secundarios
Medicamentos y terapias complementarias
- Antieméticos: para controlar las náuseas y vómitos.
- Analgésicos: para el dolor muscular y articular.
- Neuropatía periférica: la vitamina B6 y medicamentos como la gabapentina pueden ayudar a aliviar el entumecimiento y hormigueo en manos y pies.
- Suplementos: en algunos casos, los suplementos de hierro o transfusiones de sangre pueden ser necesarios para tratar la anemia.
Cuidado personal
- Higiene: es importante mantener una buena higiene personal para prevenir infecciones. Lavarse las manos frecuentemente y evitar el contacto con personas enfermas.
- Cuidado bucal: usar un cepillo de dientes de cerdas suaves y enjuagues bucales para prevenir úlceras bucales.
- Protección solar: usar protector solar y ropa protectora para evitar daños en la piel.
Soporte psicológico
- Considerar la terapia psicológica o grupos de apoyo puede ayudar a manejar el estrés y la ansiedad relacionados con el tratamiento.
- Prácticas como la meditación pueden ayudar a reducir el estrés y mejorar el bienestar emocional.
Alimentación y estilo de vida durante el tratamiento
- Alimentos ricos en nutrientes: consumir una dieta balanceada rica en frutas, verduras, proteínas magras y granos enteros para mantener tu energía y fuerza.
- Hidratación: beber al menos 2 litros de agua al día para mantenerte hidratado, especialmente en los casos de diarrea.
- Comer pequeñas cantidades de alimentos blandos y fáciles de digerir varias veces al día puede ayudar a manejar las náuseas.
- Actividades como caminar o yoga pueden ayudar a reducir la fatiga y mejorar el estado de ánimo.
Efectividad del Paclitaxel en el tratamiento del Cáncer
Paclitaxel ha sido ampliamente estudiado en diversos tipos de cáncer. La ficha técnica del medicamento resalta un resumen de algunos hallazgos clave:
- Cáncer de mama: estudios han demostrado que el paclitaxel es efectivo en el tratamiento del cáncer de mama, especialmente cuando se usa en combinación con otros medicamentos. En ensayos clínicos, ha mostrado una tasa de respuesta significativa en pacientes con cáncer de mama metastásico.
- Cáncer de ovario: un metaanálisis ha indicado que la dosis semanal de paclitaxel, en combinación con carboplatino, puede prolongar la supervivencia sin progresión en comparación con la dosis trisemanal.
- Cáncer de páncreas: el estudio MPACT estableció la combinación de nab-paclitaxel y gemcitabina como una opción de tratamiento de primera línea para pacientes con cáncer de páncreas metastásico.
- Cáncer de estómago: el uso de paclitaxel en combinación con otros medicamentos puede ayudar a reducir el tamaño del tumor, aliviar los síntomas y prolongar la vida de los pacientes
- Cáncer de pulmón no microcítico: un estudio encontró que el paclitaxel ofrece una ventaja terapéutica significativa en comparación con otros tratamientos de quimioterapia, aunque no mostró una mejora significativa en la supervivencia a un año.
Preguntas Frecuentes sobre el Paclitaxel
¿Cuánto dura el tratamiento completo con paclitaxel?
La duración del tratamiento con paclitaxel varía según el tipo de cáncer y el protocolo específico. Generalmente, los ciclos de tratamiento se repiten cada 2 a 3 semanas. Por ejemplo, en el cáncer de mama, el tratamiento puede durar de 3 a 6 meses, mientras que, en el cáncer de pulmón, puede extenderse a 6-8 ciclos de 3 semanas cada uno.
¿Es dolorosa la administración de paclitaxel?
La administración de paclitaxel se realiza a través de una infusión intravenosa, lo que significa que se introduce en una vena mediante un tubo. La mayoría de los pacientes no experimentan dolor durante la infusión, aunque algunos pueden sentir molestias en el sitio de la inyección. Es común que se administren medicamentos para prevenir reacciones alérgicas antes de la infusión.
¿Qué hacer en caso de efectos secundarios severos?
Es crucial contactar al médico inmediatamente si se experimenta efectos secundarios severos. Algunos síntomas que requieren atención urgente incluyen:
- Fiebre alta o escalofríos (posibles signos de infección).
- Sangrado o moretones inusuales.
- Dolor en el pecho o dificultad para respirar.
- Reacciones alérgicas graves, como hinchazón de la cara o dificultad para tragar.
¿Es posible prevenir la caída del cabello?
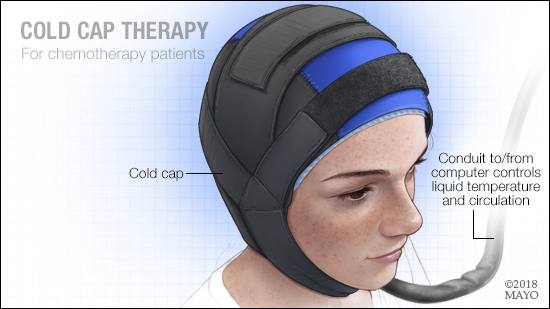
La caída del cabello es un efecto secundario común del paclitaxel. Sin embargo, existen métodos que pueden ayudar a reducir este efecto, como el uso de gorros fríos durante la infusión. Estos gorros enfrían el cuero cabelludo, lo que puede disminuir la cantidad de medicamento que llega a los folículos pilosos y, por lo tanto, reducir la caída del cabello.
Si tienes alguna pregunta sobre los tratamientos avanzados para el cáncer o deseas obtener información detallada y personalizada, te invitamos a consultar en IVOQA. Nuestro equipo de expertos está disponible para orientarte y responder a todas tus inquietudes, brindándote apoyo en cada paso de tu tratamiento.




















